各種検査
更新日:
不育症の検査とは?検査を受けるタイミングや種類を詳しく解説

妊娠に至ってもその後継続せず、流産や死産を繰り返して出産に至らない状態を不育症といいます。検査で不育症の原因を突き止めれば、元気な赤ちゃんに出会える可能性が高まります。
不育症は検査で原因が解明できないケースも多く、治療しても流産や死産のリスクはゼロになりません。しかし、次の妊娠へと前向きに進むための検査としては、非常に有用です。
この記事では、「不育症かどうかを調べたいけど、どんな検査をするのか不安」という方に向けて、検査の種類やタイミング、検査から治療までの一般的な流れについて詳しく解説します。
ページコンテンツ
不育症とは、妊娠を継続できず、流産や死産を繰り返す状態のこと不育症の主なリスク因子は4つ不育症検査を受けても、約60%は原因を特定できない不育症の検査不育症検査の流れ不育症検査を受けるタイミング不妊に関するお悩みはにしたんARTクリニックにご相談ください不育症とは、妊娠を継続できず、流産や死産を繰り返す状態のこと
不育症は、妊娠するものの流産や死産を繰り返し、赤ちゃんを得られない状態のことです。不育症の定義は3つあります。
不育症の定義
- 妊娠22週以前の流産を2回以上繰り返す「反復流産」
- 妊娠22週以前の流産を3回以上繰り返す「習慣流産」
- 死産、および新生児の早期死亡(生後1週間以内)を繰り返す
出産経験がある女性でも、出産後に2回以上の流産や死産があれば不育症と見なされます。
検査をし、原因を特定して治療をすれば、出産に至る可能性が高まるといわれています。妊娠・出産を希望する方で上記の定義に当てはまる場合、検査を検討してみると良いでしょう。検査で原因が究明できない、あるいは治療をしてもかんばしい結果が得られないこともありますが、検査が一筋の光明になるかもしれません。
不育症の主なリスク因子は4つ
不育症は、主なリスク因子として下記の4つが知られています。詳しく見ていきましょう。
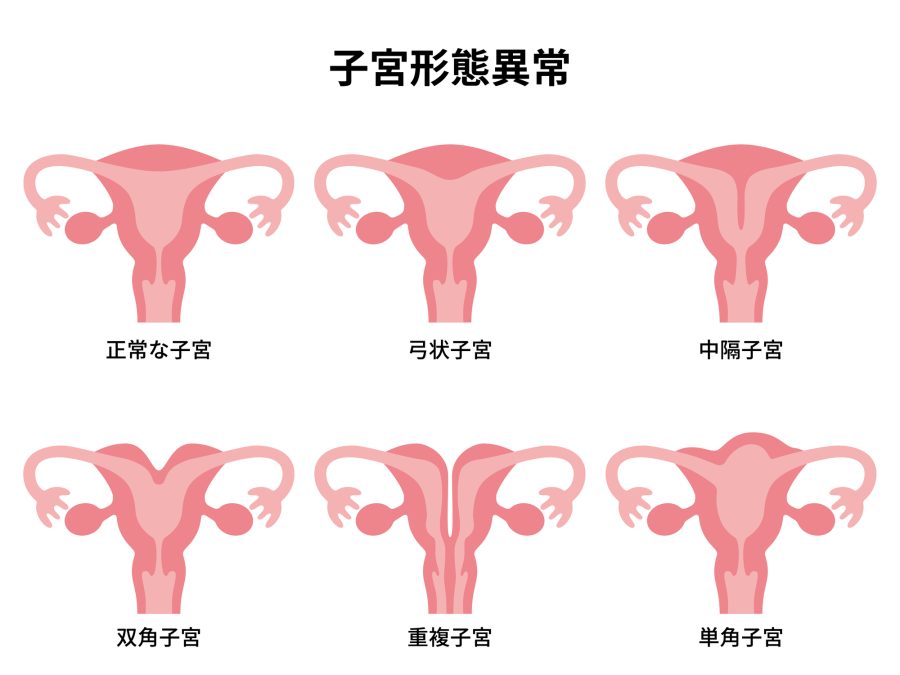
子宮形態異常
子宮形態異常とは、子宮の形や位置に異常があることを指します。子宮腔が変形したり、着床部に十分に血液が流れなかったりして流産の原因になります。
子宮形態異常の例
甲状腺異常
甲状腺異常とは、甲状腺機能亢進症、甲状腺機能低下症などの甲状腺機能異常を指します。甲状腺から分泌されるホルモンのバランスが崩れると全身にさまざまな異常が表れますが、流産もそのひとつです。
同様の内分泌異常として、糖尿病も流産につながるほか、多のう胞卵巣症候群も流産と深く関係しているといわれています。
夫婦(カップル)の染色体異常
夫婦(カップル)の染色体異常とは、子どもを望む夫婦のどちらか、または両方の染色体の数や形状に異常がある状態のことをいいます。3回以上流産を繰り返す習慣流産の患者さまのうち約4〜5%で、染色体異常が見られます。
抗リン脂質抗体陽性
抗リン脂質抗体とは自己免疫疾患のひとつで、この抗体が陽性の場合、自分の体の中にあるリン脂質やその関連たんぱく質に対して免疫系が異常に反応し、攻撃してしまう疾患です。この疾患があると血液を固める働きが阻害され、血栓ができやすくなって胎児に栄養が行き届かなくなるため、流産や死産を繰り返すことがあります。
日本人では10,000~20,000人の患者がいると推定され、約半数が全身にさまざまな炎症が起こる全身性エリテマトーデスを合併します。
不育症検査を受けても、約60%は原因を特定できない
不育症のリスク因子は複雑に絡み合っており、検査をしても約60%の方は原因を特定できず、リスク因子不明(原因不明)と診断されるのが現実です。
加えて、流産の80%以上は偶発的な染色体異常のため、2度、3度と連続して流産した場合でも、明確な原因が判明しないケースも少なくありません。検査をして異常が見つからなければ、特に治療をせずに次回以降の妊娠で出産できる確率が高いこともわかっています。
そのため、不育症の検査を行う際は、必ずしも原因がわかるとは限らないことを夫婦(カップル)間で理解し合い、原因不明であった場合の対応方法をあらかじめ決めておきましょう。検査での原因の特定と治療に期待するあまり、原因不明である場合には精神的に落ち込むことが多いため、話し合っておくことが大切です。
不育症の検査
不育症の検査は、流産した後、月経が1回以上来てから行います。これは、前回の妊娠の影響が体内に残っていると、ホルモンの検査や血液凝固の検査に誤差が生じるためです。
一般的には、科学的な根拠が認められている下記の検査を「一次検査」として実施します。また、一次検査の結果に応じて、医師の判断のもと2回目の検査を実施します。
不育症の一次検査として行われる主な検査は、下記のとおりです。
抗リン脂質抗体検査
抗リン脂質抗体検査とは、血液凝固異常につながる抗リン脂質抗体の有無を調べる血液検査です。基準となる項目の数値が高い値を示した場合に陽性となり、12週間後に再検査をして再び陽性が出た場合、確定診断されます。抗リン脂質抗体症候群の主な分類基準は、下記のとおりです。
抗リン脂質抗体症候群の主な分類基準
- ループス・アンチコアグラント
- 抗カルジオリピン(CL)IgG 抗体
- 抗カルジオリピン(CL)IgM 抗体
- 抗カルジオリピンβ2 グリコプロテイン I(CLβ2GPI)
子宮形態検査
子宮形態検査は、腟から内視鏡を挿入して直接子宮の形を観察する子宮鏡検査が行われます。なお、日本産科婦人科学会と日本婦人科腫瘍学会が中心となって作成・発表している「産婦人科診療ガイドライン」では、3Dエコーを使った経腟超音波検査がガイドラインで推奨されています。ただし、不妊症の診断のために卵管の通過性も検査したい場合、造影剤を使った子宮卵管造影検査が必要です。
内分泌検査
内分泌検査は、血液検査でホルモン値を調べ、糖尿病や甲状腺機能の状態を確認します。糖尿病は血糖値を判定するHbA1c、甲状腺機能は甲状腺から分泌されているFT4、FT3といったホルモンの値を調べることでリスクの有無やその程度がわかります。
夫婦染色体検査
染色体検査は、夫婦(カップル)それぞれの血液検査で判明します。どちらに染色体異常があるかを明らかにすることが目的の検査ではありませんが、センシティブな内容でショックを受ける方も多いため、必ず事前に遺伝カウンセリングを受けましょう。また、異常が認められた場合は、専門のカウンセリングを受けましょう。
絨毛(じゅうもう)染色体異常検査
絨毛染色体検査は、死産で亡くなった赤ちゃんの「絨毛(じゅうもう)」を採取して染色体異常の有無を調べる検査です。絨毛は、発育とともに胎盤になるため、染色体の異常を確認することができます。赤ちゃんの染色体異常が明白であれば、流産は偶発的なものであるといえ、特に治療を必要としません。
不育症検査の流れ

不育症が疑われ、ご夫婦(カップル)で話し合って検査をしたい場合の流れを紹介します。一般的な不育症検査は、下記のような流れで進みます。
1.不育症検査をしているクリニックを調べ、予約をする
まずは、不育症検査をしているクリニックを調べ、予約をしましょう。自治体によっては不妊治療に助成金を支給しているケースもあるため、自治体のウェブサイトを確認し、利用を希望する場合はクリニックが助成金制度に対応しているかどうかも確認しておきましょう。
検査前の問診票の記入に際しては、これまでの治療歴や検査結果を詳しく記載します。
2.問診
問診票をもとに医師と話をし、具体的な検査項目を決定します。
3.検査
血液検査、子宮形態検査、子宮卵管造影検査など、医師が必要と判断した検査を実施します。検査結果が出るまで、1〜3週間を見込んでおきましょう。
不育症検査を受けるタイミング
不育症は、流産や死産を2回以上繰り返した場合、または死産があった場合に診断されます。流産には母体の年齢も深くかかわるため、医師と相談の上、早めの検査をご検討ください。
不育症と診断された場合、結果に応じた適切な治療をすることで流産や死産を防ぐことができます。例えば、抗リン脂質抗体症候群や血液凝固異常の場合、血液を固まりにくくするヘパリンやアスピリンの自己注射が推奨されています。
不育症といわれると不安が増すかもしれませんが、あきらめずに治療法を相談し、出産を目指しましょう。カウンセラーが常駐しているクリニックなら、悩みや心配ごとを抱え込まずに治療を続けることができます。
不育症専門のクリニックにご相談ください。
不妊に関するお悩みはにしたんARTクリニックにご相談ください
流産や死産を繰り返すことは、肉体的にも精神的にもつらく苦しいものです。しかし、不育症を疑って検査をし、原因を特定することで出産に至るケースは少なくありません。
妊娠を望んでいるのになかなか望みが叶わない方は、不妊治療専門のクリニックに相談してみてはいかがでしょうか。全国にあるにしたんARTクリニックでは、採血による不育症検査を実施しています。各院のカウンセラーが患者さまの気持ちに寄り添い、結果が出るまで親身にサポートします。まずはお気軽にカウンセリングをご予約ください。
にしたんARTクリニックでの
治療をお考えの方へ

患者さまに寄り添った治療を行い、より良い結果が得られるよう、まずは無料カウンセリングにてお話をお聞かせください。下記の「初回予約」ボタンからご予約いただけます。


