人工授精
更新日:
人工授精(AIH)とは?治療の流れやスケジュールとメリットを解説

人工授精(AIH)とは、タイミング法(タイミング指導)で妊娠に至らず、次の治療ステップとして検討される治療です。女性の排卵のタイミングに合わせて、採精した精液を精製し、子宮内に直接注入することで妊娠の可能性を上げる不妊治療法です。また、2022年4月から人工授精にも公的医療保険が適用され、経済的な負担も軽くなりました。この記事では、人工授精の治療の流れやスケジュール、メリット・注意点について解説します。
ページコンテンツ
人工授精とは?どんな治療法人工授精が向いている不妊要因人工授精が向いていないケース人工授精のメリット人工授精のリスク人工授精をスキップしたほうがいいケース人工授精のスケジュール人工授精についてよくある質問人工授精ならにしたんARTクリニックへ人工授精とは?どんな治療法
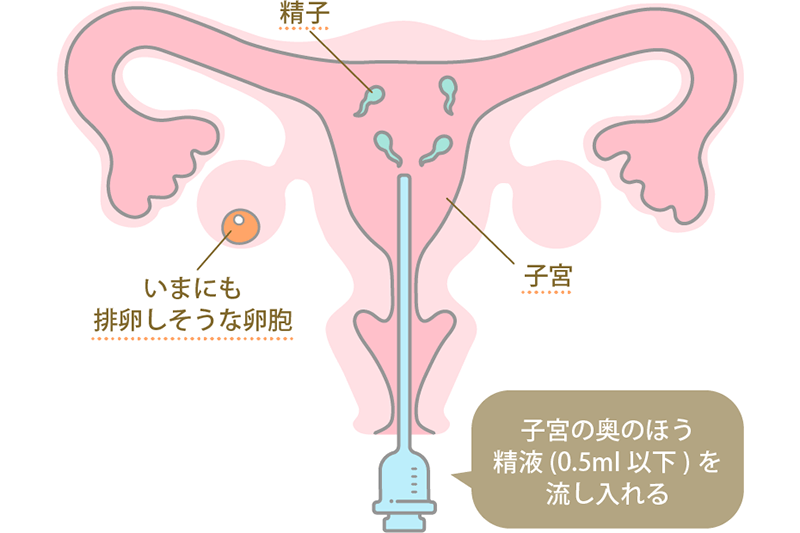
人工授精は、女性の排卵の時期に、培養液で洗浄・濃縮したパートナーの精子をカテーテルで子宮に直接注入する治療法です。
同じ人工授精でも精子を注入する場所によって名称が異なり、子宮頸管に注入する「子宮頸管内人工授精」、子宮腔内に注入する「子宮腔内人工授精」、卵管内に注入する「卵管内人工授精(卵管内精子灌流)」、腟のほうから腹腔内に注入する「腹腔内人工授精」があります。
一般的に行われているのは、比較的妊娠率が高いといわれている子宮腔内人工授精です。
人工授精と比較される治療法に体外受精(IVF/ふりかけ法)がありますが、この2つの違いは受精が起こる場所です。
人工授精では体内で受精が起こり、受精後は自然妊娠と同様に精子と卵子の力に任せて妊娠を目指すので、限りなく自然妊娠に近い方法だといえます。
一方、体外受精は、採卵手術で取り出した卵子と、採取した精子を「体外で」受精させるので、人工授精よりも人為的なステップが多くなります。
人工授精(AIH)と体外受精(IVF)の違いについて詳しくは「人工授精(AIH)と体外受精(IVF)の違いとは?不妊治療の流れ」を解説のコラムをご覧ください。
人工授精が向いている不妊要因
にしたんARTクリニックでは人工授精に年齢の上限や回数制限はありません。そのため、何度でもトライできますが、厚生労働省の調査によると、人工授精を5~6回行っても妊娠しない場合、それ以上人工授精を継続しても妊娠することが難しい傾向であることがわかっています。
人工授精で効果があると考えられている不妊要因は、下記のとおりです。
子宮頸管性不妊症
子宮の入り口(子宮頸管)の粘液が少ない場合、精子が子宮内に入っていけず、不妊の要因になっているのが子宮頸管性不妊症です。人工授精では、カテーテルなどの管を使って子宮内に精子を直接注入するため、効果的だと考えられています。
子宮内膜症性不妊症
子宮内膜症が要因の不妊症もあります。比較的軽症の子宮内膜症の場合、排卵誘発剤を使用して排卵を刺激し、人工授精を行う方法が有効だと報告されています。
卵管性不妊症
女性の卵管因子に異常がある場合は、卵管性不妊症となります。人工授精では排卵誘発剤を使用して排卵を刺激するので、卵管障害にも有効だといわれています。
軽度男性不妊症
人工授精では精子の濃度や運動率を調整することが可能なため、軽度な男性不妊症の場合は良好な結果を得られやすいとされています。
原因不明不妊症
原因不明不妊症は、どんなに検査をしても不妊の原因が不明なケースの総称です。この場合、要因のひとつに女性側の加齢もあります。自然妊娠、タイミング法でも受精が困難な場合は、早めに人工授精にステップアップすることがあります。
人工授精が向いていないケース
人工授精は精子の子宮内進入をサポートするための治療法です。検査の結果、男性にも女性にも不妊要因がない場合は、人工授精の有効性が低いため人工授精には向いていないケースと判断します。
そのほか、精子所見が著しく悪く、5~6回人工授精を行っても妊娠しない場合も、人工授精では効果が薄いと考えられるため、体外受精へのシフトを提案する場合もあります。
また、女性は年齢を重ねるにつれて妊娠率が下がっていきます。にしたんARTクリニックでは人工授精に年齢制限を設けていませんが、40歳以降では時間との戦いにもなるので、人工授精以外の治療を提案する場合があります。
ほかにも、一般的に人工授精は排卵後24時間以内のタイミングが推奨されているため、排卵誘発剤を使用しても排卵調節がうまくいかない、パートナーとのタイミングが合わない場合も、人工授精はベストな選択とはいえません。
人工授精のメリット
自然妊娠に近い形で妊娠できること、体への負担が少ないことも人工授精の大きなメリットです。
また、人工授精は2022年4月から保険適用になり、経済的な理由で妊娠をあきらめていたご夫婦(カップル)にはかなりハードルが低くなりました。これら、人工授精のメリットについて詳しく見ていきましょう。

自然な方法で受精させることが可能
人工授精は、医療技術により精子を子宮の中に届けた後、体内で受精し着床させる方法です。受精後のプロセスは自然妊娠と変わらないため、可能な限り自然な形で妊娠したいと願うご夫婦(カップル)には大きなメリットがあります。
治療による体への負担が少ない
人工授精ではカテーテルを使用して子宮に精子を注入しますが、とても細くてやわらかい素材のものを使用するため、注入時の痛みはほとんどありません。
また、一度の治療の所要時間も5~10分程度と、通院のストレスも少なくて済みます。働く女性にとっては、仕事と治療を両立させやすいといえるでしょう。
保険適用内で比較的安価
中央社会保険医療協議会で審議された結果、2022年4月から人工授精の治療に保険が適用されるようになりました。保険適用により、現在の医療機関の窓口での負担額は、治療費の3割となっています。
医療機関によっても費用は異なりますが、目安は1回の診療・検査・薬代で約1万円、人工授精で約5,500円となり、合計1万5,500円程度です。
また、体外受精、顕微授精(ICSI)には保険適用に年齢や回数制限がありますが、人工授精に関しては制限がありません。
保険適用について詳しくは「不妊治療・生殖補助医療(ART)の保険適用について」をご覧ください。
妊娠率が高くなる
人工授精1回あたりの妊娠率は約5~10%程度で、タイミング法の約2倍です。しかし、人工授精を1回行っただけでは妊娠に結び付かないことも多く、少なくとも3~4回は継続する必要があります。
また、人工授精6回目以降は妊娠率が低下するため、次のステップへの移行を検討が必要かもしれません。
精子凍結も可能
精子凍結とは、精子を-196℃の液体窒素中で凍結して保存することを指します。にしたんARTクリニックでは基本的に人工授精の当日に採精された精子を使用しますが、男性の都合などで人工授精当日の採精が困難な場合、事前に凍結保存した精子を人工授精の当日に融解し人工授精に用いることも可能です。
ただし、融解後の精子の運動率は、凍結前の約50~80%程度に低下します。運動率が極端に低下していると人工授精に使用できない可能性があります。 精子所見が不良であっても、凍結した複数本の精子を人工授精に使用することで受精率がアップするケースもあるため、精子凍結をご希望の方は医師と相談し判断してください。
詳しくは「精子凍結保存」のページをご覧ください。
人工授精のリスク
人工授精を行うことによる重篤なリスクは、男女共に特にないといわれています。ただし、女性側には、下記のように感染症や出血などをはじめとしたリスクを伴う可能性がまれにあります。
1~2日の出血が発生する場合もある
カテーテルを使用して子宮に精子を注入するので、人によっては注入時に痛みを感じたり、出血したりする可能性があります。
また、受精卵の着床によって子宮内膜が傷つき、人工授精後に出血することもあります(着床出血)。出血したとしても1~2日間と短期間で、出血量もわずかなので過度に心配する必要はありませんが、不安な場合は医師または看護師に相談してください。
高熱や下腹痛、腹膜炎などの感染症を引き起こすケースもある
人工授精を行うことで、高熱や下腹部の痛みが現れる場合や、腹膜炎などの感染症を引き起こすケースもあります。
人工授精では直接精子を子宮内に注入するため、腟内や精液中の細菌が子宮内に侵入することが感染症の原因といわれています。
ただし、にしたんARTクリニックで人工授精を行う際は、洗浄した精子を使用するので、実際に感染症が起こる可能性はごくまれな上、各症状や感染症の予防・対策として抗菌剤の内服薬を処方します。指示に従い服用してください。 そのほか、人工授精後に何か気になる症状が現れたら、すぐに医師に相談してください。
多胎妊娠の可能性もある
人工授精の治療に使用される排卵誘発剤の副作用のひとつとして、多胎妊娠が挙げられます。多胎妊娠では母体が合併症を発症したり、早産したりする可能性もあり、母子共に負担がかかります。
すべての排卵誘発剤に副作用があるわけではありませんが、排卵誘発剤を使用する際は、副作用などについて医師や薬剤師に確認しましょう。
人工授精をスキップしたほうがいいケース
血液検査やエコー検査で不妊要因が発見された場合や女性の年齢が高い場合は、人工授精をスキップして体外受精に進むこともあります。人工授精をスキップしたほうがいいのは、下記のようなケースとなります。
卵管が閉鎖して精子が通過できない場合
卵管で炎症が起きると癒着が起こり、卵管が閉塞します。それでは精子が卵管を通過できなくなるため、人工授精による妊娠は難しくなってしまいます。
もし、卵管の通過性を回復させる治療を行ったとしても、卵管先端(管采)卵管内膜細胞の機能に障害があることも考えられます。この場合は、人工授精で妊娠に至る可能性は低いため、人工授精をスキップして体外受精を検討する必要があります。
精子の状態が著しく悪い場合
精液検査の結果、精液所見が悪いと、人工授精による妊娠が難しいとされています。
投薬やサプリ、生活習慣の改善である程度精子の質の向上は期待できますが、複数回の精液検査を行っても、2021年にWHOが定めた精液所見の基準値(精液量1.4ml以上、精子濃度1,600万/ml以上、運動率42%以上、前進運動率30%以上、総運動精子数1,638万以上、正常精子形態率4%以上)を大幅に下回る場合は、体外受精へと進むことが多くなります。
重度の子宮内膜症がある場合
比較的軽度の場合を除き、重度の子宮内膜症がある場合は、人工授精をスキップする傾向があります。
重度の子宮内膜症は骨盤内の臓器同士を癒着させるので、卵管の動きが悪くなります。内診で癒着があり、超音波検査などで卵巣内に子宮内膜症の一種である「チョコレート嚢胞」を認めた場合は切除して、卵管や卵巣の周囲や骨盤内の癒着を剥離する手術を行います。 術後に卵管の機能に回復が見られないと、人工授精による妊娠は期待できず、体外受精や顕微授精を検討することになるでしょう。
女性が高齢で、妊娠経験のない場合
特に女性が40代になると、加齢のためエストロゲン(卵胞ホルモン)が減少し、妊娠力の低下が加速するといわれています。また、妊娠・出産経験がない場合、子宮体がん、子宮内膜症、子宮筋腫、乳がんのリスクが上がる傾向も見られます。
体外受精には、エストロゲンと排卵誘発剤で卵巣刺激を行い、卵胞発育を促す方法があります。一般的に妊娠率はエストロゲンの減少に左右されますので、なるべく早い段階で体外受精にステップアップするのが賢明です。
人工授精のスケジュール
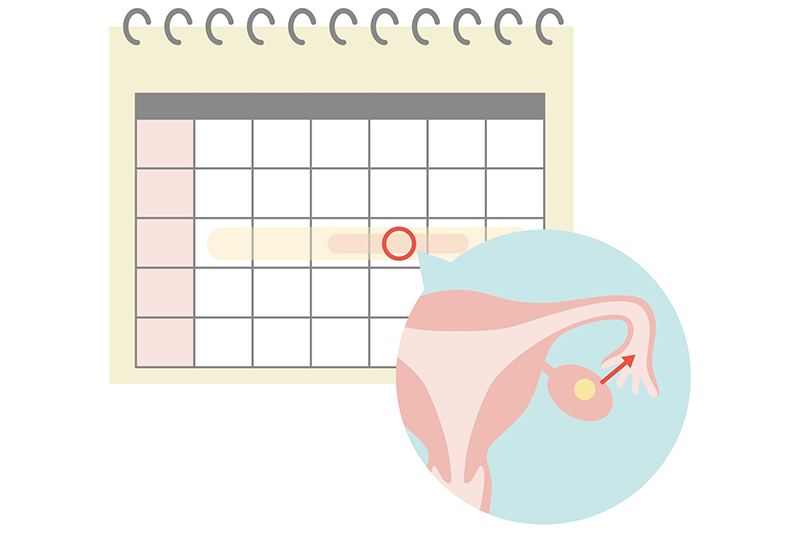
にしたんARTクリニックでの人工授精のスケジュールは主に3つのステップで行われます。メインは、事前に採取した精子を排卵日の直前、もしくは排卵日当日に子宮内に注入することです。
ここでは、人工授精のスケジュール感とともに、各ステップで行う内容について解説します。
1.人工授精前日~2日前
まずは、にしたんARTクリニックを受診します。超音波検査、頸管粘液検査、尿中LH測定などで排卵日を予測し、人工授精を行う日程を決定します。
2.人工授精当日
にしたんARTクリニックの採精室で精子を採精するか、自宅で採精した精液を持ち込み、精液検査を行います。精液所見に問題がない場合は、精液の洗浄濃縮の処置を行った後に、処置室にて医師が処理済みの精子を、カテーテルを使って子宮内に注入します。入院などの必要はなく、すぐに帰宅が可能です。
※横浜院は精子の持ち込みのみ対応
3.人工授精翌日~2日後
超音波検査で卵胞から排卵が行われたか確認します。排卵が確認できたら着床サポートのため、黄体ホルモンの分泌を促すHCG注射で着床率を高めることもあります。
人工授精についてよくある質問
Q1.人工授精はどんな人が対象ですか?
A. タイミング法で妊娠に至らない場合や、軽度の男性因子がある場合などに検討されます。適応は検査結果を踏まえて医師と相談して決めます。
Q2. 人工授精の痛みや体への負担はありますか?
A. 処置は短時間で、痛みは軽い場合が多いですが、違和感や軽い痛みを感じることがあります。個人差があります。
Q3. 人工授精当日は何に気をつければいいですか?
A. 当日の注意点(受診時間、入浴・運動・性交渉の可否など)は医療機関の指示に従ってください。体調不良や発熱がある場合は事前に連絡しましょう。
人工授精ならにしたんARTクリニックへ
人工授精は2022年4月から保険適用になったこともあり、妊娠を望むご夫婦(カップル)には身近な治療法になりました。年齢や回数の制限もないため、トライしたいときに何度でも試せるのも大きな魅力です。
しかし、人工授精には、「タイミング法でなかなか妊娠が叶わない」「不妊検査の結果に大きな異常がない」など、さまざまな適応条件があります。適応する場合、人工授精による妊娠成功率はタイミング法の約2倍というデータがあるため、トライする価値は十分にあります。 なかなか妊娠に至らないと感じる方や、タイミング法での妊娠が難しいと感じている方は、まずは無料カウンセリングにお越しください。
にしたんARTクリニックでの
治療をお考えの方へ

患者さまに寄り添った治療を行い、より良い結果が得られるよう、まずは無料カウンセリングにてお話をお聞かせください。下記の「初回予約」ボタンからご予約いただけます。


