体外受精
更新日:
胚盤胞移植で着床率を上げるには?妊娠の確率を高める方法を解説

生殖補助医療(ART)と呼ばれる体外受精(l-IVF/ふりかけ法)や顕微授精(ICSI)で胚盤胞移植を行う場合、「胚盤胞」が子宮内に着床することで初めて妊娠につながります。そのため、胚盤胞移植を検討・実施するにあたり、どのようなことをすれば着床率が上がるのか知りたい方もいるでしょう。
本記事では、胚盤胞移植に関する基礎知識を解説するとともに、着床率を上げるためにできることをご紹介します。併せて、胚盤胞移植のメリット・デメリットや、治療の流れも解説していきます。
ページコンテンツ
体外受精(IVF)や顕微授精(ICSI)によって準備が整った胚を子宮内に移植する胚盤胞移植胚盤胞移植のメリット胚盤胞移植のデメリット胚盤胞移植の流れ胚盤胞移植の着床率を上げるためにできることとは?不妊治療にお悩みなら、にしたんARTクリニックのカウンセリングへご相談を体外受精(IVF)や顕微授精(ICSI)によって準備が整った胚を子宮内に移植する胚盤胞移植
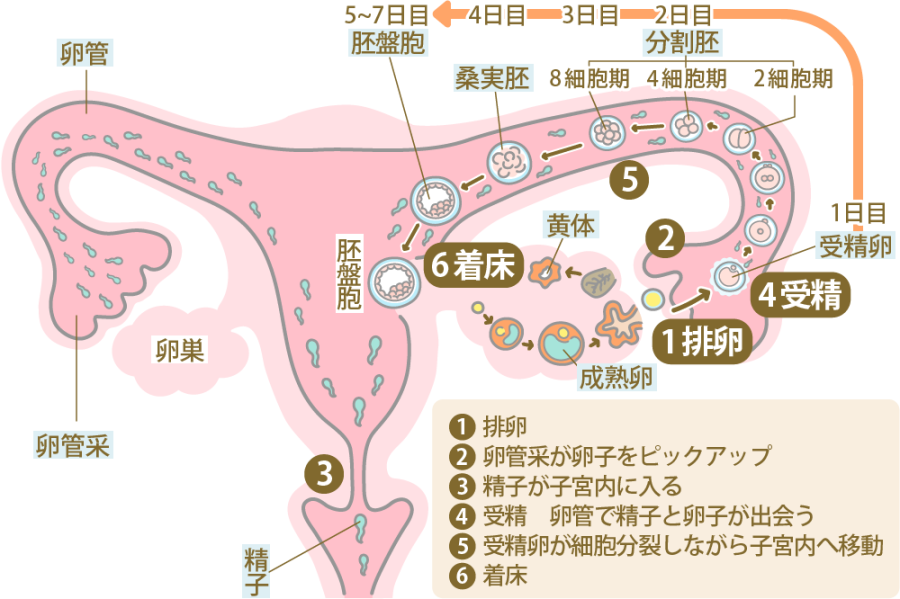
胚盤胞移植とは、体外受精や顕微授精によって受精した受精卵を、胚盤胞まで育てた状態で子宮へ戻すことをいいます。胚盤胞は、内細胞塊と栄養膜、胞胚腔から構成されており、胎盤と胎児になる部分が確認できる状態まで成長した胚のことです。
胚盤胞移植の方法は、採卵周期に胚移植をする「新鮮胚盤胞移植」と、一度胚を凍結・融解してから胚移植をする「凍結融解胚盤胞移植」の2通りがあります。
胚移植については、こちらの記事をご覧ください。胚移植とは?
なお、すべての胚が、胚盤胞に成長できるわけではありません。そのため、初期胚の状態で移植するよりも、確実に胚盤胞まで育った胚を選んで子宮内へ移植したほうが、より着床率が向上するといわれています。
胚盤胞になるまでの過程
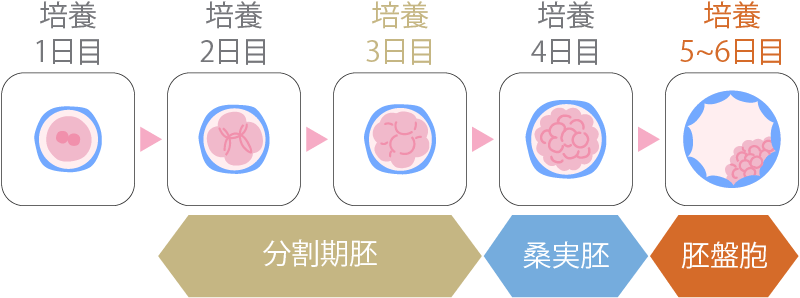
胚盤胞とは、受精後5~6日目まで成長した胚のことをいいます。受精卵は、培養することで細胞分裂を繰り返しながら成長していき、受精後2~3日目には「初期胚」、4日目には「桑実胚」、5~6日目には「胚盤胞」へと成長します。
自然妊娠の場合はこの段階で子宮内へ着床するため、体外受精や顕微授精を行う場合も、この段階まで培養器で育ててから着床させるほうが妊娠率は上がります。
胚盤胞に成長させるために必要なこと
体外受精や顕微授精で受精を行った受精卵が、すべて胚盤胞まで成長するとは限りません。胚盤胞まで育つかどうかは、卵子と精子の両方の質によって左右されます。
卵子の質
卵子の質が低下していると、受精卵が胚盤胞まで成長しない大きな原因となります。
卵子は女性の体内で胎児のときに作られ、その後新たに作られることはありません。つまり、「年齢=卵子の年齢」ということとなります。したがって、加齢とともに卵子も質が低下し、染色体異常も増えるため、受精卵の成長が滞ったり止まったりしてしまいやすいのです。
精子の質
卵子だけでなく、精子も加齢とともに質が低下するといわれています。
精液検査で運動精子の数に問題がないとしても、それぞれの精子のDNAまでが問題ないかどうかまではわかりません。
このように、卵子または精子の質が低いと異常受精が生じたり、正常に受精したとしても途中で細胞分裂が停止したりして、胚盤胞まで育たない可能性があります。
凍結融解胚盤胞移植の妊娠率が高い理由
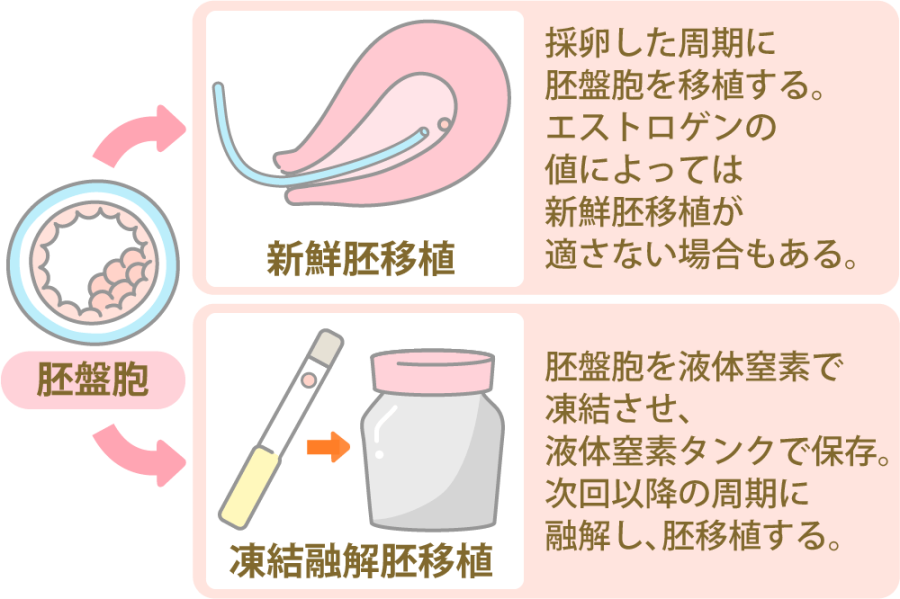
採卵を行った周期に胚移植を行う「新鮮胚盤胞移植」と、一度胚を凍結保存して、次回以降の周期に融解し移植する「凍結融解胚盤胞移植」では、一般的に凍結融解胚移植のほうが、妊娠率は高いとされています。理由としては、次のようなことが考えられます。
子宮の収縮、頸管粘液の量が少ないため
凍結融解胚移植の場合は、直前に採卵をしないため、胚移植時に子宮の収縮が抑えられ、頸管粘液の量も少ないために妊娠率が高くなる傾向があります。
妊娠可能な胚を選べるため
凍結融解胚移植の場合は、融解胚移植する際に妊娠可能と評価できる胚を凍結対象として選択するため、妊娠する確率も上がります。
子宮内のホルモン環境が安定しているため
凍結融解胚移植を選択すると、採卵直後に胚移植を行うわけではないため、子宮内のホルモン環境が正常な状態で胚移植をすることができます。
新鮮胚盤胞移植の場合、採卵前に行う卵巣刺激法で高刺激を選ぶことで、エストロゲン(卵胞ホルモン)の値が自然排卵よりも高くなり、プロゲステロン(黄体ホルモン)の上昇も早くなります。そのため、子宮内膜が早く成熟して、妊娠率が低くなるのです。
胚盤胞移植のメリット
胚盤胞移植を行うことで、どのようなことが期待されるのでしょうか。胚盤胞移植のメリットとしては、下記の2点が挙げられます。
妊娠率が高い
胚盤胞移植では、5~6日目まで成長した良好な胚を選択できるため、初期胚(3日目)と比較しても妊娠率が高くなるというメリットがあります。
質の良い受精卵を選べるために、胚盤胞と子宮内の環境も適応しやすいです。
子宮外妊娠のリスクが軽減する
胚盤胞移植は、胚移植を行ってから子宮内膜に着床するまで1~2日と期間が短いため、受精卵が卵管内に逆流する確率が低くなり、子宮外妊娠の発生リスクが軽減します。
子宮外妊娠とは、子宮内膜以外の場所に着床してしまうことで、主に卵管に着床するケースが多く見られます。これは自然妊娠でも数%の確率で起こりますが、子宮内へ胚移植する方法であればその可能性を下げることが可能です。
なお、胚盤胞移植によって、完全に子宮外妊娠の可能性をなくせるわけではありません。
胚盤胞移植のデメリット
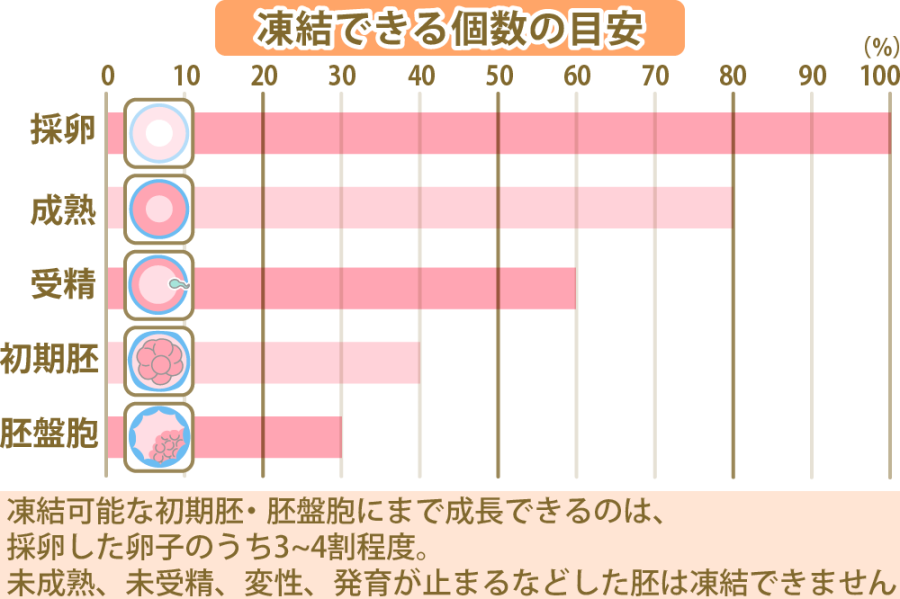
胚盤胞移植のデメリットとしては、体外受精や顕微授精を行って無事受精しても、受精卵が胚盤胞まで育たずに、移植ができない場合があることが挙げられます。
胚盤胞移植は高い妊娠率が期待できますが、胚盤胞まで育つことが大前提です。体外受精や顕微授精では、胚盤胞まで成長する受精卵は、採卵した卵子の30%程で、中には培養から3日目までは成長したにもかかわらず、胚盤胞になる前に成長が停止してしまうケースもあります。その場合、移植はキャンセルとなるため、身体的にも経済的にも負担がかかるでしょう。
胚盤胞移植の流れ
実際に胚盤胞移植は、どのように行われるのでしょうか。ここでは、体外受精や顕微授精を行った後、胚盤胞移植を実施する際の流れについて解説します。
体外受精や顕微授精(ICSI)については、こちらのページをご覧ください。
体外受精(IVF)と顕微授精(ICSI) と生殖補助医療(ART)の種類について解説
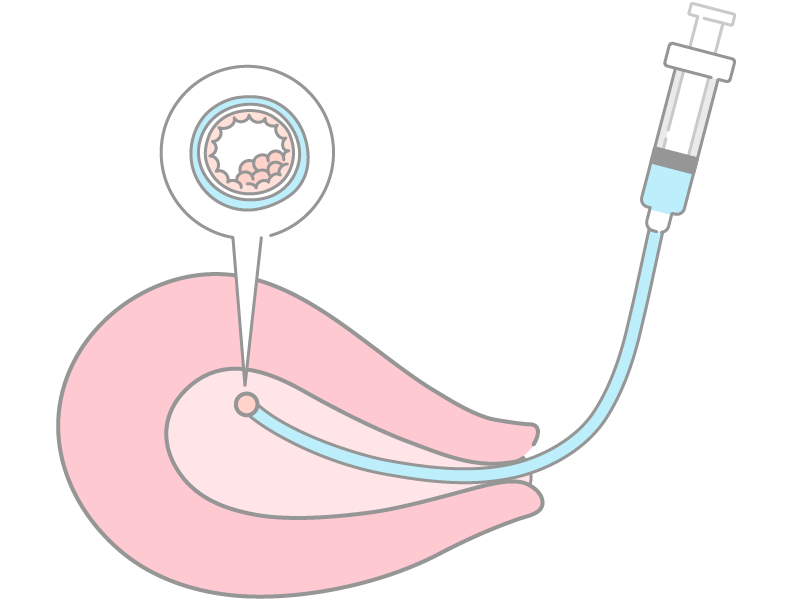
1. 胚盤胞をカテーテルで吸って準備する
最初に医師から患者さまへ、どの胚を移植するのかの説明が行われます。その後、移植に使用する形態の良い胚盤胞を選定し、胚培養士がやわらかいカテーテルで胚盤胞を吸って胚移植に備えます。
2. 胚盤胞を子宮内へ戻す
経腹エコーまたは経腟エコー下で子宮を拡大描出して、胚移植を行います。
経腹エコー使用時は、エコーのプローブと内診用クスコで子宮の傾きを調整しながら、子宮を収縮させないように慎重に胚盤胞を子宮内へ戻します。
3. 黄体補充を行う
新鮮胚盤胞移植の場合は、胚移植の3日前からプロゲステロン(黄体ホルモン)、2日前からエストロゲン(卵胞ホルモン)を補充します。
妊娠を維持するために必要不可欠な黄体となる部分の細胞を採卵の際に一部吸引するため、黄体を補充する必要があるのです。
胚盤胞移植の着床率を上げるためにできることとは?
胚盤胞移植を行ったからといって、着床しなければ妊娠は叶いません。ここからは、胚盤胞移植の着床率を上げるためにできることを解説します。
SEET法
SEET法とは、採卵周期に胚盤胞培養を行った受精卵(胚)と培養液を凍結保存し、胚盤胞移植の2~3日前に培養液を融解後、子宮内腔に注入する方法です。SEET法では、子宮内膜を刺激することで、着床の準備が促進されます。
二段階胚移植
二段階胚移植とは、受精後2~3日目の初期胚移植と、5~6日目の胚盤胞移植を同じ周期で移植する方法です。先に子宮に移植された初期胚が着床の準備を整えた後に胚盤胞を迎えることで、妊娠の可能性を高めることを目的に行われます。
二段階胚移植は、過去に胚盤胞移植で妊娠に至らなかった場合などに適応されます。ただし、最終的に2個の受精卵を胚移植するため、多胎の可能性がある点には留意する必要があるでしょう。
子宮鏡検査
良好な胚盤胞を移植しても、必ず妊娠に至るわけではありません。良好な状態の胚を2~3回移植しても着床に至らなかった場合は、着床障害の可能性も考えられます。そのため、着床の妨げとなるポリープなどがないか、必要に応じて事前検査を行うことも検討しましょう。
子宮鏡検査では、子宮鏡という細いカメラを使って子宮の中を観察します。子宮内膜ポリープや中隔子宮、アッシャーマン症候群(子宮内膜の癒着)、慢性子宮内膜炎の有無を検査できます。
ERA検査(子宮内膜着床能検査)
ERA検査(子宮内膜着床能検査)は、子宮内膜の着床しやすい時期を調べる検査です。ホルモン補充周期に合わせて通院し、採血や薬の投与などを行い、移植に適した周期を調整します。移植を予定している日に子宮内膜の組織を採取し検査を行い、移植に適切な時期かどうかを判断します。
ERA検査は、複数回胚盤胞移植を行っても妊娠に至らなかった方に適応される場合が多いです。
EMMA検査(子宮内膜マイクロバイオーム検査)
EMMA検査(子宮内膜マイクロバイオーム検査)では、子宮の細菌環境が胚移植を行うのに最適な状態であるかどうかを調べられます。
子宮内にはさまざまな菌がいますが、乳酸桿菌(ラクトバチルス)が少なかったり、炎症の原因となる菌がいたりすると着床率が下がるとされています。EMMA検査を行うことで、子宮内の細菌環境を確認し、胚移植に備えることができるでしょう。
ALICE検査(感染性慢性子宮内膜炎検査)
ALICE検査(感染性慢性子宮内膜炎検査)は、慢性子宮内膜炎の原因菌として特に多い細菌を検出できます。慢性子宮内膜炎は、細菌などの病原体が子宮内に感染して引き起こされる子宮内膜の慢性的な炎症です。不妊症女性の約30%、反復着床不全の方や反復流産の方の約60%が、慢性子宮内膜炎に罹患しているといわれています。反復着床不全を経験している方や早期流産を経験している方はご検討ください。
高濃度ヒアルロン酸含有培養液
体外受精や顕微授精を終えた後の受精卵(胚)は、移植するまで培養液の中で育てられます。
高濃度ヒアルロン酸含有培養液は、このときに用いられる培養液の一種で、ヒアルロン酸が従来の培養液よりも豊富に含まれています。
受精卵と子宮内膜には、ヒアルロン酸に結合する「ヒアルロン酸受容体」が存在しており、高濃度ヒアルロン酸含有培養液を使用することで受精卵と子宮内膜が結合しやすくなり、結合後もはがれにくくなるのです。したがって、着床率の向上も期待できます。
PFC-FD療法
PFC-FD療法とは、患者さま本人の血液に含まれる成長因子を抽出し、疾患・損傷の修復や新たな細胞の成長を目指すというものです。不妊治療においては、抽出した成長因子を子宮に注入することで子宮内の環境を改善し、妊娠率向上を目指します。
子宮内に成長因子を注入すると、子宮内膜が厚くなることが期待されています。そのため、子宮内膜に厚みがないために着床に至らなかったケースや、良好な胚移植を複数回行っても着床しなかった場合に適応される治療法です。
不妊治療にお悩みなら、にしたんARTクリニックのカウンセリングへご相談を
胚盤胞移植は、医師や胚培養士の高い知識と技術力が必要不可欠です。妊娠成功に至るためには、実績豊富で患者さまの状況や希望に寄り添う治療を行うクリニックに相談する必要があるでしょう。
にしたんARTクリニックは、患者さま一人ひとりに寄り添った治療を行っています。全国にあるすべての院で無料カウンセリングを行っておりますので、不妊にお悩みの方はお気軽にご相談ください。
にしたんARTクリニックでの
治療をお考えの方へ

患者さまに寄り添った治療を行い、より良い結果が得られるよう、まずは無料カウンセリングにてお話をお聞かせください。下記の「初回予約」ボタンからご予約いただけます。


