胚移植
更新日:
胚移植とは、体外受精(IVF/ふりかけ法)や顕微授精(ICSI)によって受精を成立させた胚(受精卵)を培養して子宮内に戻す手術です。当ページではにしたんARTクリニックで行っている胚移植について、詳しくご紹介します。
胚移植ってどんな治療?About Embryo Transfer
胚移植とは、体外受精や顕微授精によって受精を成立させた胚(受精卵)を培養して子宮に戻す手術です。数日かけて胚が子宮上部の内膜に潜り込めば着床、つまり妊娠成立となります。胚移植は、体外受精や顕微授精の数あるステップの中で、最終工程といえるでしょう。
胚移植で妊娠を成立させるためには、さまざまな条件をクリアする必要があります。胚移植をするために必要な条件は、下記のとおりです。
- 胚移植に必要な条件
- 採卵で、成熟卵子を得ること
- 受精が正常に行われていること
- 胚が順調に発育し、良好胚であること
- 子宮の着床環境が整っていること
上記は主に胚と子宮の環境についてですが、どんなに条件がそろっても女性の年齢に伴い着床障害や流産を繰り返す可能性は高まります。
公益社団法人日本産科婦人科学会の「2020年ARTデータブック」によると、体外受精や顕微授精における1回の胚移植に対する妊娠率は26歳が最も高く48.0%、37歳になると40%を切り、40歳になると30%を切るなど、年齢とともに下降することがわかります。
胚移植の回数には個人差がありますが、年齢を重ねるにつれ胚移植の回数も増える傾向にあります。
胚移植の手順
胚移植には「新鮮胚移植」や「胚盤胞移植」などがあります。
1. 診察
医師が超音波で子宮の状態が万全であることを確認します。
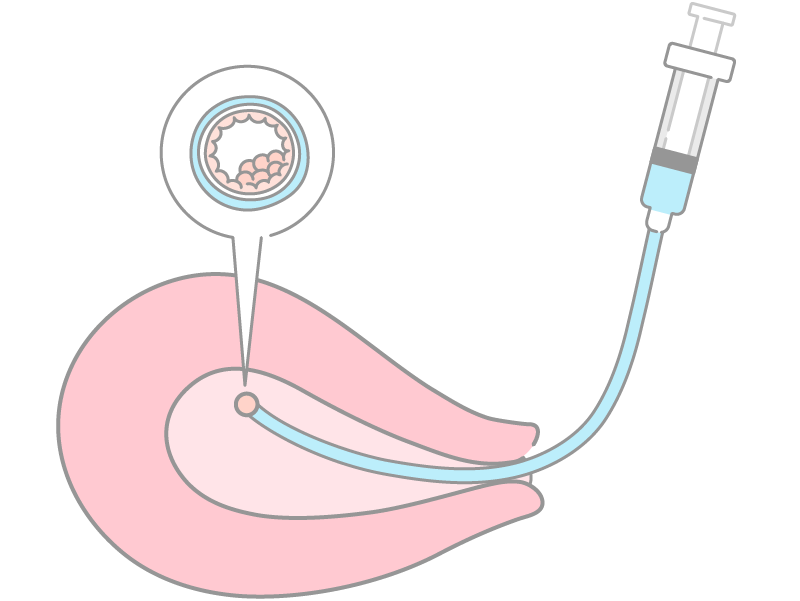
2. 胚培養士が移植する胚を、やわらかい胚移植専用のカテーテルで吸引
胚培養士が最終確認し、移植する胚を胚移植専用の細くてやわらかいカテーテルで吸い上げます。
3. 超音波の画像を見ながら胚を子宮内膜の適する位置に置く
医師が超音波で子宮内を観察しながら、子宮内の着床しやすい子宮底から1~2cmの位置に胚を移植します。その際、痛みはほとんどなく、5~10分程度で終了します。麻酔も使用しません。
新鮮胚移植と凍結融解胚移植の違い
胚移植には大きく、「新鮮胚移植」と「凍結融解胚移植」という2つの方法があります。それぞれの方法について、詳しくご紹介します。
なお、新鮮胚移植か凍結融解胚移植か、いずれの方法をとるかは、にしたんARTクリニックでは患者さまのこれまでの治療歴やご希望に応じて、医師が決定します。
新鮮胚移植
新鮮胚移植とは、採卵後、培養して成長した胚の中から良好胚を1~2個選択し、同じ周期内に子宮に移植する方法です。胚を凍結していないため、「新鮮」と呼ばれています。ただし、採卵の際に子宮や女性ホルモンが刺激を受けていて敏感になっているため、妊娠率は凍結融解胚移植に比べて低いのも事実です。
(※2020年の新鮮胚移植の妊娠率は全国平均20.7%)
費用が比較的安価で、体外で培養する時間が短く、胚に凍結融解の負荷も与えなくて済むのが新鮮胚移植のメリットです。採卵した周期に移植し、移植後約7~10日後には妊娠が判定される、スピーディーな点も特徴です。比較的高齢の女性や、少しでも自然な形の妊娠を望まれているご夫婦(カップル)が選択されることが多いようです。
一方で、卵巣刺激方法や子宮内膜の状態によっては新鮮胚移植を選択できない場合があります。卵巣の腫れ、卵巣による黄体機能不全、卵巣過剰刺激症候群(OHSS)などのリスクが想定される場合は、新鮮胚移植による移植は避け、凍結融解胚移植を行います。
詳しくは医師にご相談ください。
凍結融解胚移植
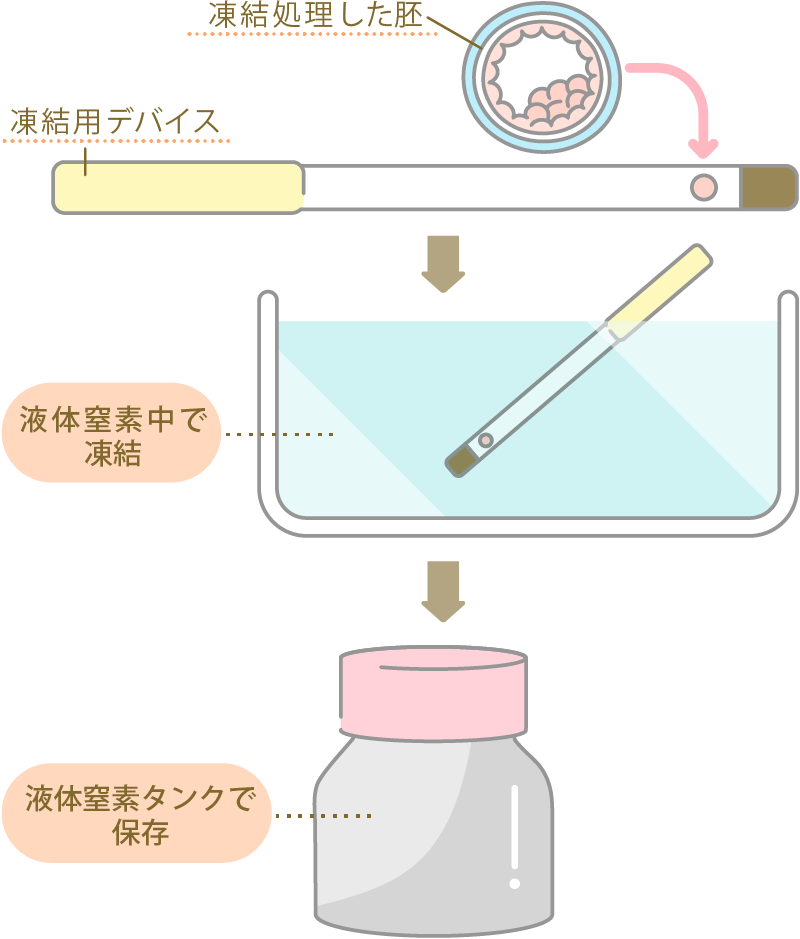
凍結融解胚移植は、分割期胚または胚盤胞まで培養した胚を液体窒素中で凍結して、液体窒素タンクで保存し、採卵した周期の次の周期以降の、着床しやすい時期に融解して子宮内に移植する方法です。子宮内膜が薄い女性や、月経不順などで排卵日が予想できない女性に適しています。
胚を凍結保存するメリットには、下記のようなものがあります。
- 胚を凍結保存するメリット
- 妊娠率が向上する可能性がある
- 胚を長期間保存でき、第2子や第3子を検討する際も保存した胚を使用できる
- 何度も採卵しなくてよいので、身体的・精神的・金銭的負担が軽減される
- 子宮内膜環境がベストな状態で移植できる
- 卵巣過剰刺激症候群(OHSS)の発生の予防・重症化を避けられる
- 移植スケジュールを立てやすい
日本において、胚凍結技術が発達していることや、子宮が落ち着いた状態で移植に臨めるため、新鮮胚移植よりも凍結融解胚移植のほうが妊娠率は高く、日本の体外受精(IVF)における胚移植の方法は、80%以上が凍結融解胚移植によるものです。
(※2020年の凍結胚移植の妊娠率は全国平均36.0%)
※出典 公益社団法人日本産科婦人科学会「ARTデータブック2020年版」
凍結融解胚移植の治療スケジュール
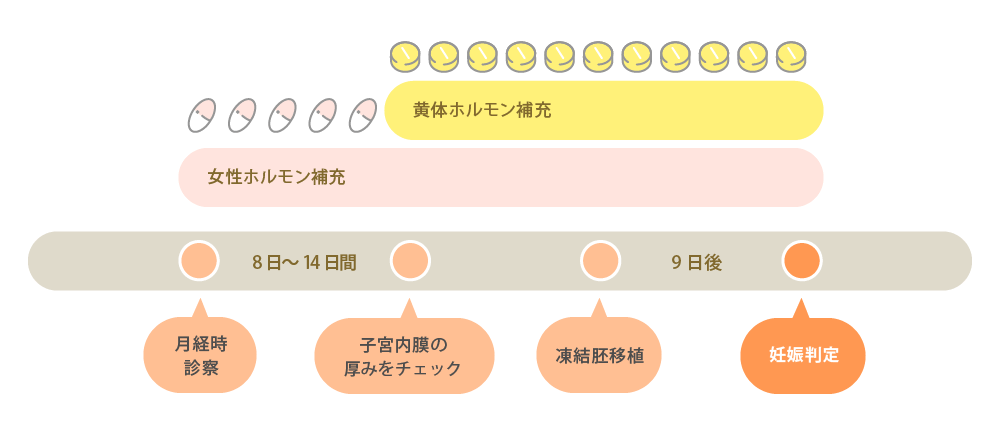
凍結した胚を融解して胚移植するには、女性が排卵し、ホルモンが十分でなければいけません。また、どの成長段階で胚を凍結したかによっても移植のタイミングは異なり、月経周期(排卵日)と胚の日齢を一致させる必要があります。日齢の合わせ方には「自然排卵周期」「低刺激周期(クロミフェン・hMG/rFSH)」「ホルモン補充周期」の3種類があり、いずれかの方法で胚移植をする日(胚が子宮内膜に着床しやすい日)が決定します。
胚は、受精した日を1日目とし、細胞分裂を繰り返して2日目には4分割、3日目には8分割に発育しているのが平均的な発育速度です。5~6日目まで培養を続けると、胚盤胞と呼ばれる着床に適した状態に成長します。胚培養士は日々、お預かりしている胚の発育やグレードを観察し、どの段階で凍結するかを慎重に判断。移植する胚がどの日数(日齢)で凍結されたものかによって、移植日やホルモンの調整をすることになります。
なお、胚移植予定日が決定しても、事前検査で子宮内膜の着床環境に問題があった場合は胚移植がキャンセルになるため注意してください。どの方法を選択しても妊娠率に大差はありませんが、キャンセル率などを鑑みた胚移植の確実性については、自然排卵周期、低刺激周期(クロミフェン・hMG/rFSH)、ホルモン補充周期の順に高くなります。
自然排卵周期、低刺激周期(クロミフェン・hMG/rFSH)、ホルモン補充周期それぞれの詳細とスケジュールは下記のとおりです。
自然排卵周期
自然排卵周期は、月経周期が整っている方を対象にした方法です。自然な排卵に合わせて排卵日を特定し、胚移植日を決定します。ホルモン剤などを使用せず、薬剤を使用するとしても排卵を確実にするためのトリガー(きっかけづくり)としてhCG注射や点鼻薬を用いる方法で、限りなく自然に近く、副作用や費用の負担が軽微で済むのがメリットです。
一方で、排卵日を特定するために頻繁に通院する必要がある、胚移植の日程調整が難しい、スケジュールに融通がきかないといったデメリットもあります。
自然排卵周期のスケジュール
1. 生理開始後10~12日目:超音波検査
2. 生理開始後12~13日目(排卵36~40時間前):トリガーを実施
3. 生理開始後16~22日目:4分割移植の場合は排卵から2日後、8分割移植の場合は3日後、胚盤胞移植の場合は5日後に胚移植を実施
4. 胚移植2~12日後:黄体補充
低刺激周期(クロミフェン・hMG/rFSH)
低刺激周期(クロミフェン・hMG/rFSH)は、クロミフェンなどの排卵誘発剤を使用し、排卵を確認すると同時に胚を移植する方法です。採卵と胚移植を同時に行えるので効率的です。月経不順の方や子宮内膜が薄い方の選択肢となる場合があります。
移植までの通院回数は3~5回とやや多めとなります。
低刺激周期のスケジュール
1. 生理開始後1~5日目:排卵誘発剤の使用を検討
2. 生理開始後5~14日目:排卵誘発(hMG/rFSH注射誘発の場合は注射回数分の通院が必要。看護師による指導後、自己注射も可能)
3. 生理開始後10~12日目:超音波検査
4. 生理開始後12~13日目(排卵36~40時間前):トリガーを実施
5. 生理開始後16~22日目:4分割移植の場合は排卵から2日後 、8分割移植の場合は3日後、胚盤胞移植の場合は5日後に胚移植を実施
6. 胚移植2~12日後:黄体補充
ホルモン補充周期
ホルモン補充周期は、自然周期に近いホルモン環境を卵胞ホルモン剤で補い、子宮内の環境を整えた上で胚移植をする方法です。月経不順・無月経・卵巣および黄体機能不全の方に適しています。
月経後、卵胞ホルモン剤を内服し、子宮内膜を厚く調整。子宮内膜が8mmを超えた時点で黄体ホルモン剤の内服を開始し、その日を1日目とし、3日目または5日目に凍結融解胚移植をします。胚移植を行うスケジュールに融通がきき、通院回数が少なくて済むことがホルモン補充周期のメリットです。
ホルモン補充周期のスケジュール
1. 生理開始後1日目~中止の指示があるまで:ホルモン剤を補充し子宮内膜を育成
2. 生理開始後14日目~中止の指示があるまで:ホルモン剤を補充し着床をサポート
3. ホルモン剤の内服を開始した日を1日目とし、3日目または5日目:凍結融解胚移植
TRIO検査(ERA・EMMA・ALICE)のご案内
TRIO検査(ERA・EMMA・ALICE)とは、胚移植を実施する前に、子宮の状態やタイミングについて詳細に検討できる検査のことです。3つの検査を一度の検体採取で行うことができるため、「TRIO(トリオ)検査」と呼ばれています。
にしたんARTクリニックでも、妊娠に適する時期「着床の窓」と、子宮内に存在する細菌の集団「子宮内フローラ」をあらかじめ特定できる子宮内膜の検査「TRIO検査(ERA・EMMA・ALICE)」を提供しています。
移植可能な胚が少ない方、胚移植のタイミングを把握したい方向けの検査です。一度の子宮内膜組織の採取で3つの検査をすることが可能。検査は原則、排卵日から5日目に行います。なお、検査には10日程かかり、検査結果によっては治療も必要な場合があります。それぞれの検査内容は、下記のとおりです。
ERA検査
ERA(子宮内膜着床能)検査とは、胚移植の適正なタイミングを知ることができる検査です。
子宮内膜が胚を受け入れることのできる期間である着床の窓は、排卵後5日目から2~3日間が定説でした。しかし、近年では着床の窓には個人差があることがわかり、期間が前後にずれていることも少なくないのです。ERA検査では、このずれを判明させることができ、胚移植の適切な日程を割り出すことができます。
EMMA検査
EMMA(子宮内膜マイクロバイオーム)検査とは、妊娠に必要とされている子宮内膜の乳酸桿菌の量を測定する検査です。
従来、着床しやすい子宮内は無菌状態であると考えられていましたが、近年では子宮内にも細菌が存在することがわかり、中でも乳酸を作るラクトバチルス属の菌が着床・妊娠に良い作用を生むことが期待されています。EMMA検査の結果を受け、より妊娠しやすい子宮内環境を整えることが可能です。
ALICE検査
ALICE(感染性慢性子宮内膜炎)検査とは、自覚症状のない子宮内膜炎にかかってないかどうかがわかる検査です。
子宮内膜炎とは子宮内膜の細菌感染により炎症が生じている病気のこと。自覚症状があまりないため検査しないと罹患しているかがわからず、かかっている場合は不妊症や不育症の原因になるともいわれています。着床にとって悪い菌が子宮内にいないかを確認し、必要であれば抗菌薬で治療してから胚移植に臨みます。
知っておきたい胚移植の決まり
公益社団法人日本産科婦人科学会は、2008年に「生殖補助医療の胚移植について、移植する胚は原則として単一とする。ただし、35歳以上の女性、または2回以上続けて妊娠不成立であった女性などについては、2胚移植を許容する。治療を受ける夫婦に対しては、移植しない胚を後の治療周期で利用するために凍結保存する技術のあることを、必ず提示しなければならない」と会告を出しました。
移植する胚が原則として単一ということは、1個しか胚移植ができないことを意味します。目的は、多胎妊娠、つまり「双子」「三つ子」など、2人以上を妊娠することの予防です。
かつて、複数胚の同時移植が許可されていた時代は、妊娠率は上昇する一方で多胎妊娠のリスクが指摘されていました。多胎妊娠では、早産、未熟児、帝王切開率の増加、妊娠中毒症のほか、生存児のハンディキャップ率も否定はできず、母子ともにリスクが非常に高いことが明らかになっています。
現在は、1周期に移植する胚の数についてほぼすべての医療機関がガイドラインを遵守し、一般的には単一胚移植をすすめる医療機関が大多数です。胚移植を2~3回行っても着床に至らない反復不成功でお悩みの方は、医師にご相談ください。
胚移植を行えないケース
胚移植を予定・希望していても、条件によっては胚移植を行うことができません。胚移植を実施できないケースは、下記のとおりです。
体外受精(IVF)の実施が不可能な条件にあてはまっている
体外受精が行えない条件下では、当然、胚移植も実施することができません。具体的には、下記のようなことが考えられます。
・女性が高齢で、卵巣機能が著しく低下しているとき
・腹腔内に広範な炎症や癒着があり、採卵が不可能なとき
・子宮腔内の広い範囲で癒着や先天的な形態異常があるとき
・妊娠継続を不可能にするような重大な合併症がある、もしくは異常受精だったとき
・子宮の傾きが強く、胚移植のカテーテルが挿入できないとき
・子宮の入り口に筋腫などの障害物があり、胚移植のカテーテルの挿入に支障があるとき
胚移植に至るまでのプロセスで問題が生じた
体外受精を実施したものの、胚移植に至るまでのプロセスの中でさまざまなハードルを乗り越えることができず、胚移植に至らないこともあります。具体的なケースは、下記のとおりです。
・卵胞が十分発育しないとき
・排卵誘発剤の使用中に排卵が起こってしまったとき
・採卵ができなかったとき
・十分な精子が採取できなかったとき
・受精卵ができなかったとき
・受精卵が著しく変性してしまったとき
・卵巣過剰刺激症候群(OHSS)が発症する可能性が高いとき
胚移植日の患者さまのスケジュール
※13時来院を指定されている患者さまを例にご紹介します。
※患者さまによって処置内容は変わりますので、目安として参考にしてください。
※当日の状況により、時間は前後いたします。
13:00 来院・受付
受付にて診察券と同意書の提出をお願いします。
13:00 血液検査・内診
当日の状態、子宮内膜を確認するため、検査と内診を行います。医師が胚移植できると判断したら、胚培養士が凍結胚の融解を行います。
準備に1時間30分から2時間程かかるため、その間待機となります。院内のワーキングスペースのほか、外出していただくなど、自由にお過ごしください。
15:00 お着替え
リカバリールームにご案内、検査着に着替えていただきます。
15:10 胚移植
胚移植は10~15分程で終わります。
15:30 処方・お会計
着替え後、お薬が処方されます。
お会計後すぐにご帰宅いただけます。
胚移植の費用
胚移植当日の注意事項
にしたんARTクリニックの、胚移植当日の注意事項は下記のとおりです。リラックスして当日をお迎えください。
注意事項
・胚移植当日の服装、飲食に制限はありません
・パートナーの立ち合いはできかねますのでご了承ください
・体調不良などでキャンセルになる場合は、早めにお電話ください
・ご気分が優れない場合や痛みが出た場合は、医師または看護師にお知らせください
胚移植後の過ごし方について
移植後、妊娠判定までは2週間程度かかり、気持ちが揺らいだり、不安が強くなったりする時期でもあります。その時期に安静にしているかどうかは、妊娠率の向上に特に関係しないことがわかっていますので、通常どおりの生活で問題ありません。
ただし、重い物を持ったり、激しい運動をしたりするなど、「通常どおり以上の行動」は禁物です。
微出血が1~2日続くことはありますが、心配ありません。生理2日目くらいの出血がある場合、38℃以上の発熱がある場合、腹痛が軽減しない場合などは、通院している、にしたんARTクリニックの各院へ電話でお知らせください。
よくある質問
担当医制ではありません。
患者さまの診察の内容は共有しておりますのでご安心ください。
治療が決まったら採卵日までに必ずお二人揃って面談(約1時間)にお越しください。
面談のご予約はお電話にて受け付けております。クリニックに直接お電話ください。
服用されている薬の種類によって変わる為、一度ご来院ください。
可能です。にしたんARTクリニックでは婚姻関係やそれに類する関係(未入籍、事実婚など)のカップルを対象として治療を行っております。
精液検査は感染症検査の結果(検査後1週間程度)を受けてからの実施になります。感染症検査結果の受取りに合わせ精液検査をご予約いただくとスムーズです。
また他院などで1年以内に実施した検査データをお持ちの場合、ドクターの判断により感染症検査を受けずに精液検査をお受けいただくことも可能です。
※感染症検査項目に関してはお問い合わせください。
にしたんARTクリニックでは、不妊治療を前提として検査を行っているため、基本的に個別の検査はお受けしておりません。もし、検査の必要性をお感じであれば、ご自身で抱え込まず、にしたんARTクリニックの無料カウンセリングにて、ぜひカウンセラーにご相談ください。
また、ブライダルチェックの場合は、年齢や治療の予定を問わず、すべての女性がお受けいただけます。

