年齢
更新日:
40歳でも不妊治療を始められる? 成功率を高める治療方法を紹介

40歳を過ぎると、「不妊治療を始めても意味があるのか」「どれくらいの成功率が期待できるのか」といった不安を抱く方が多くなります。しかし、実際には40代の不妊治療は日本で多く行われており、40歳以上に限ると日本の治療件数は世界一といわれています。
実際、年齢が上がると卵巣機能や着床率に影響が出る傾向がありますが、治療方法の選択や生活習慣の工夫によって妊娠の可能性を高めることはできます。
本記事では、40歳でも不妊治療を始められるかどうか、年齢別の成功率の傾向、そして治療法の選び方と注意点について解説します。
ページコンテンツ
不妊治療の方法は4種類40歳でも妊娠できる?一般的な傾向と医学的背景40歳の不妊治療の成功率40歳以降の妊娠成功率が下がる理由40歳の妊娠率を高める生殖補助医療(ART)40歳の不妊治療にも保険は適用される40歳の不妊治療でよくある質問40歳の不妊治療は、にしたんARTクリニックまでご相談ください不妊治療の方法は4種類
不妊治療といっても、その治療方法には4つの種類があります。不妊治療の現状を見ていくにあたり、まずはそれぞれの治療方法について詳しく見ていきましょう。
不妊治療は大きく、「一般不妊治療」と「生殖補助医療(ART)」に分けられます。一般不妊治療とは、女性の体内で卵子と精子の受精を促す自然妊娠に近い治療方法のことで、「タイミング指導(タイミグ法)」と「人工授精(AIH)」を指します。
一方、生殖補助医療は卵子と精子を女性の体外で授精させる技術の総称で、近年進歩した新たな不妊治療方法です。具体的には、「体外受精(IVF)」と「顕微授精(ICSI)」を指します。
不妊治療では4段階をステップアップしていく
不妊治療では、一般不妊治療と生殖補助医療の4つの治療方法を、徐々にステップアップしていきます。治療を始める前にさまざまな検査を行って不妊の原因を探り、明らかに妊娠を阻害するような要因がある場合は、治療の前に外科手術などを行うこともあります。
体の状態が整って、不妊治療が始められるようになった場合のステップアップの順序は、下記のとおりです。
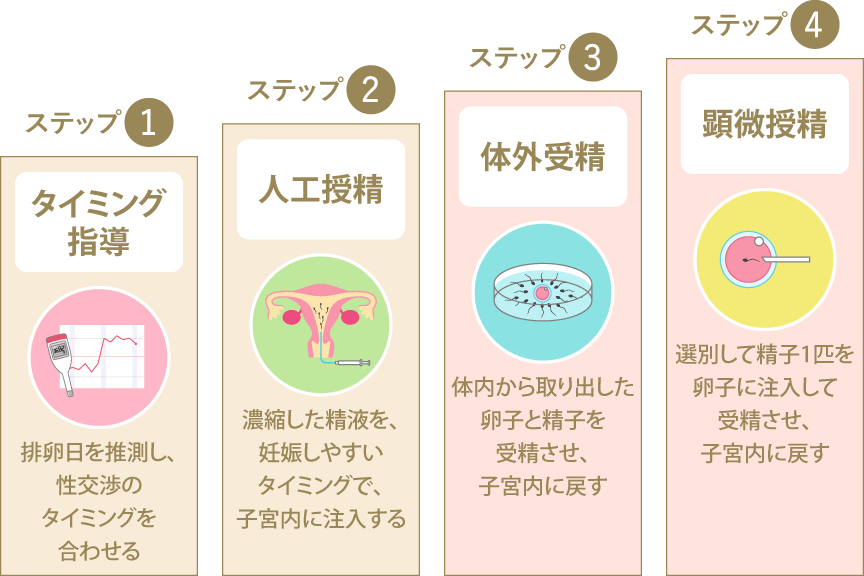
ステップ1:タイミング指導
タイミング指導は、女性に正常な排卵があり、男性の精液の所見に問題がない場合、最初に行う不妊治療法です。タイミング指導では、医師が超音波検査などを用いて排卵日を予測し、性交渉のタイミングをアドバイスします。タイミングを図って自然妊娠を狙う治療法であるため、特に女性の体への負担が比較的少なく、費用も抑えられるのが特徴です。通常は半年程続け、妊娠に至らない場合には人工授精へのステップアップを検討します。
ステップ2:人工授精
人工授精は、採取した精液を培養液で洗浄濃縮し、女性の排卵に合わせて子宮内に注入する不妊治療法です。精子が腟から子宮内へと泳ぐ距離を短縮し、「精子が子宮に到達できない」という問題をクリアして、妊娠の確率を高めます。治療で行うのはあくまで受精のサポートで、受精から妊娠までの流れは自然妊娠と変わりません。人工授精を3~4回程行っても妊娠に至らない場合、体外受精へのステップアップを検討します。
ステップ3:体外受精
体外受精は、女性の体内から十分に発育した卵子を得て、体外で精子と受精させて培養し、受精卵(胚)を子宮に移植する不妊治療法です。卵子と精子の受精は、「ディッシュ」という容器内で行います。卵子に精子を振りかけて受精を促すことから、ふりかけ法とも呼ばれます。
この方法では、精子自身の力で卵子の中に入って受精するため、一度の治療で10万~20万個の精子が必要になります。
ステップ4:顕微授精
顕微授精は、女性の体内から採卵した卵子に、細いガラス針で精子を直接注入して受精させ、培養して育てた受精卵(胚)を子宮に移植する不妊治療法です。正式には「卵細胞質内精子注入法」といいます。 あらかじめ採取した精液から、運動量の高い良質な精子を1個だけ選別し、胚培養士が顕微鏡で確認しながら卵子に注入するので、体外受精(IVF)と比べて受精率の向上が期待できます。
40歳でも妊娠できる?一般的な傾向と医学的背景
40歳以上の不妊治療は、実際にどれくらい行われているのでしょうか。ここでは、40歳以上の不妊治療の件数と、不妊治療の年齢構成の国際比較を紹介します。
年齢と不妊治療の成功率について詳しくは「不妊治療をしても授からない確率は年々上昇するため早期の治療が必須」のコラムをご覧ください。
40歳以上の不妊治療件数は年間20万件超
2021年に日本で実施された生殖補助医療(ART)件数は、49万8,140件でした。そのうち、40歳の治療周期数は約4万件、40歳以上だと治療周期数の総数は約20万件に上ります。
下記は、2021年に日本で行われた不妊治療の総治療周期数をまとめたデータです。治療周期数とは、月経開始から次の月経開始までを1周期と数え、治療を行った周期回数を指しています。
生殖補助医療(ART)治療周期数(2021年)
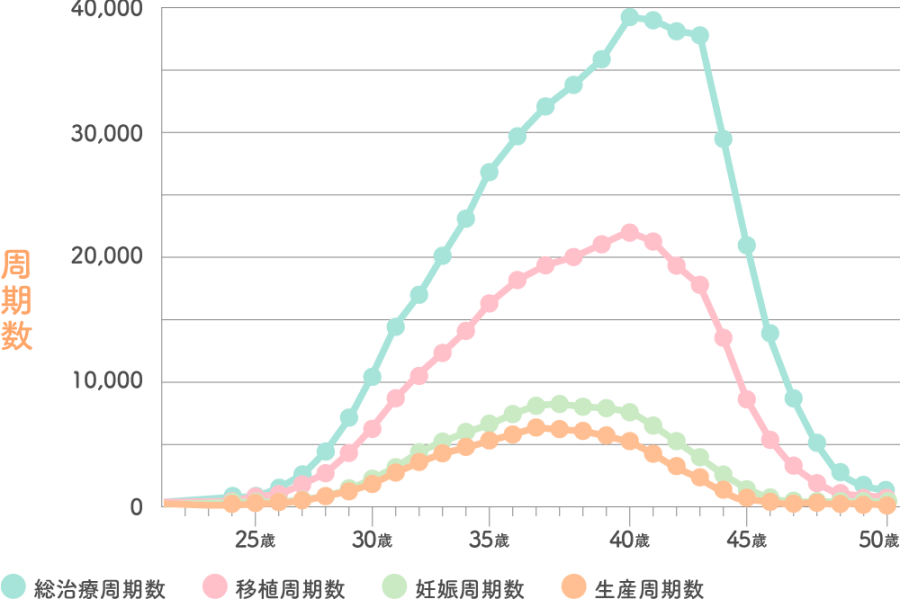
※出典 公益社団法人日本産科婦人科学会「2021年 体外受精・胚移植等の臨床実施成績」
日本の40歳以上の不妊治療件数は世界一
日本では不妊治療が多く行われ、2021年に行われた生殖補助医療の実施件数は約50万件です。アメリカは約41万件、イギリスは約7万5,000件で、日本で生殖補助医療が実施された件数は中国に次いで世界2位でした。
厚生労働省が公表している「不妊治療患者の年齢構成の国際比較」によると、日本では不妊治療患者に占める40歳以上の割合が43.0%と、比較対象国の中で最も高くなりました。この数値は、2位のイタリアの約1.5倍になっています。
一方で、不妊治療患者に占める35歳以下の割合は、比較対象国の中で、日本が最も低くなりました。このことから、日本で40歳以上の不妊治療件数が多いのは、不妊治療を始める年齢が遅いことが理由のひとつと考えられます。
不妊治療患者の年齢構成の国際比較
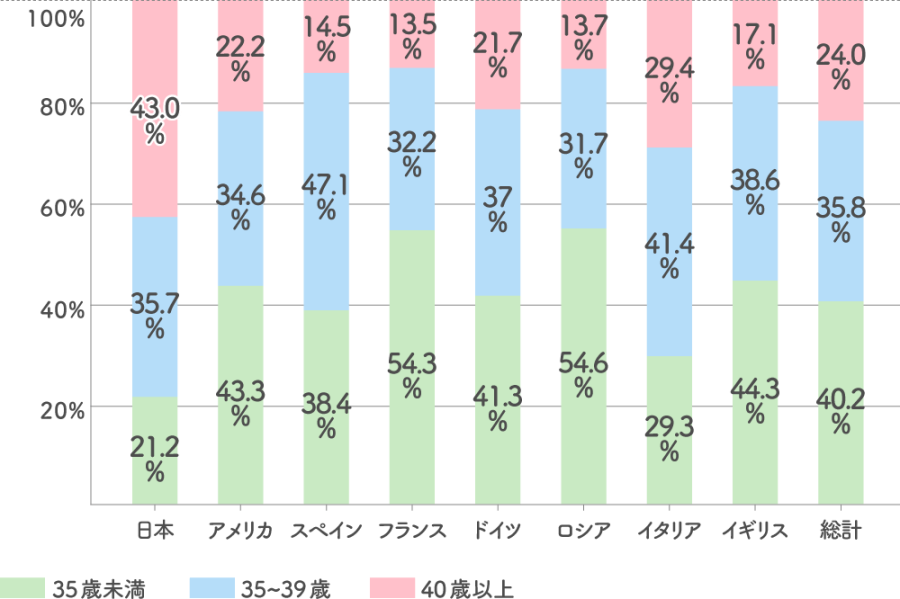
※出典 厚生労働省「第131回社会保障審議会医療保険部会 議題2に関する参考資料」
40歳の不妊治療の成功率
40歳の不妊治療が多く行われている日本ですが、実際にはどれくらいの確率で妊娠に至っているのでしょうか。ここでは、女性に本来備わっている年齢ごとの妊孕力(妊娠できる力)と、40歳以上の女性が不妊治療を経て妊娠に至る確率を紹介します。
35歳以降に低下する女性の妊孕力
公益社団法人日本産婦人科医会が引用している調査「時代ごとの妊娠率と女性の年齢」によると、女性の妊娠率は35歳から40歳にかけて急激に低下します。このデータでは、4世紀にわたってその特徴が大きく変わっていないことも示しています。
女性に備わっている妊孕力は、いつ妊娠・出産をするかを自分で決めるという「バースコントロール」の概念が希少だった時代から、大きく変化していないのです。
時代ごとの妊娠率と女性の年齢
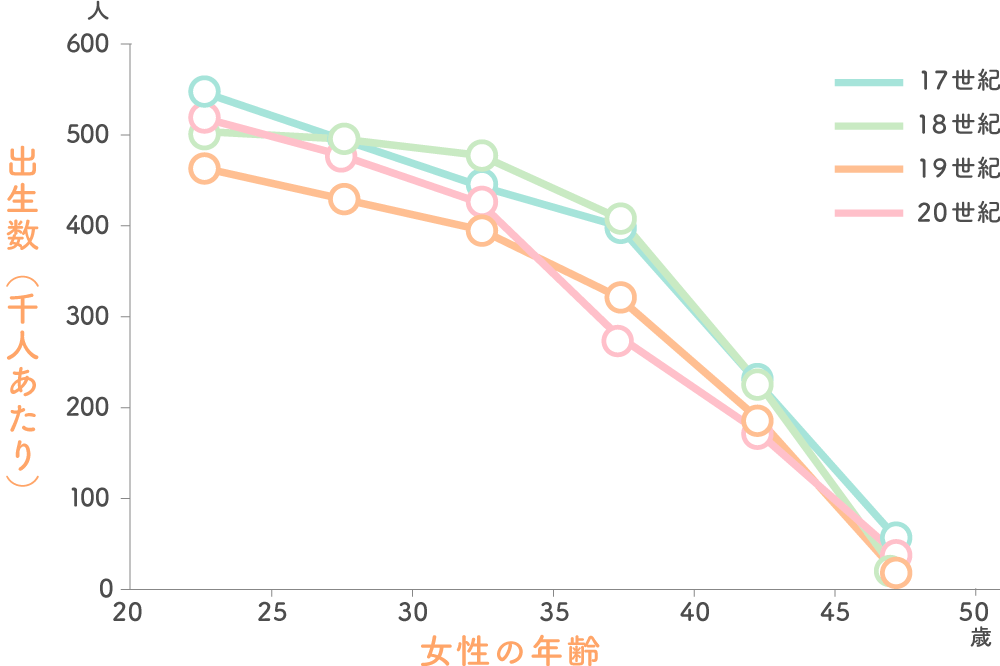
※出典 公益社団法人日本産婦人科医会「時代毎の妊娠率と女性の年令」
40歳の人工授精(AIH)による妊娠成功率
人工授精(AIH)の場合、1周期あたりの妊娠成功率は、全年齢で5~10%です。公益財団法人日本産婦人科医会が示した「年齢別AIH施行回数と累積妊娠率」によると、人工授精を4周期以上行った累積妊娠率は、40歳未満で20%以上まで上がりますが、40歳以上だと10~15%にとどまります。この数字から、40歳以上では人工授精による妊娠率の向上が難しいことがわかります。
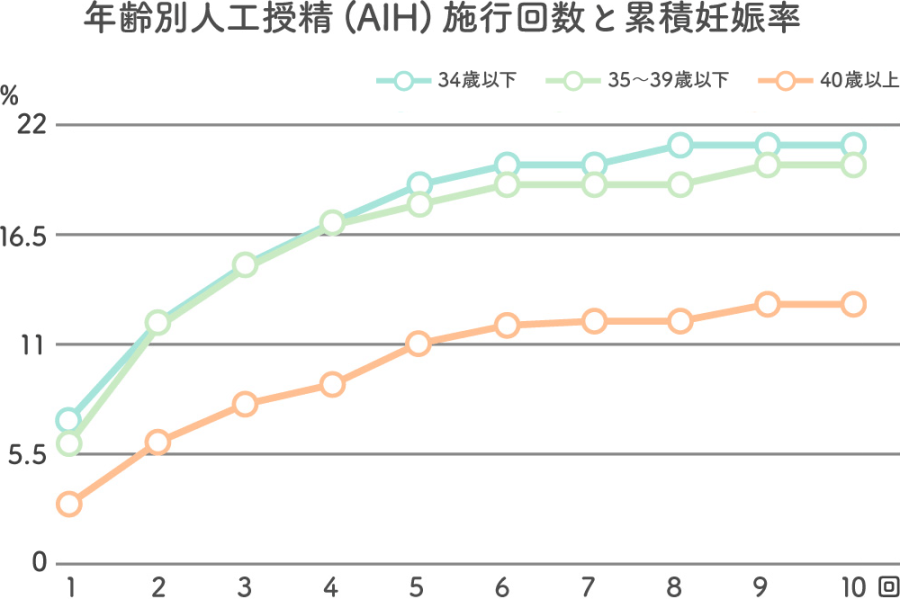
※出典 公益財団法人日本産婦人科医会「栗林先生・杉山先生の開業医のための不妊ワンポイントレッスン 10.人工授精 2.AIHの妊娠率」
40歳の生殖補助医療(ART)による妊娠成功率
生殖補助医療(ART)の場合、40歳の妊娠成功率は29.8%です。公益財団法人日本産科婦人科学会が発表した調査では、全年齢の胚移植1回あたりの体外受精・顕微授精の妊娠成功率は、平均すると35.0%でした。
なお、30~34歳では50.2%、35~39歳では43.3%であるため、生殖補助医療においても40歳以降の妊娠成功率は低下することがわかります。
生殖補助医療の妊娠率と流産率(2021)

※出典 公益社団法人日本産科婦人科学会「2021年 体外受精・胚移植等の臨床実施成績」
40歳以降の妊娠成功率が下がる理由
年齢とともに妊娠成功率が低下するという調査結果を見てきましたが、不妊の原因は人によってさまざまです。
女性側の不妊原因には排卵が正常に行われない・卵胞が育たないといった「排卵因子」、卵管が閉塞・狭窄している「卵管因子」、子宮内膜に受精卵が着床できない「子宮因子」などがあります。中でも、加齢による不妊の原因として挙げられるのが排卵因子である卵子の数の減少です。
厚生労働省の資料「知っていますか?男性のからだのこと、女性のからだのこと」では、女性の卵子は年齢が上がるにつれて質・量ともに低下することを示しています。
女性の各年齢における卵子の数の変化
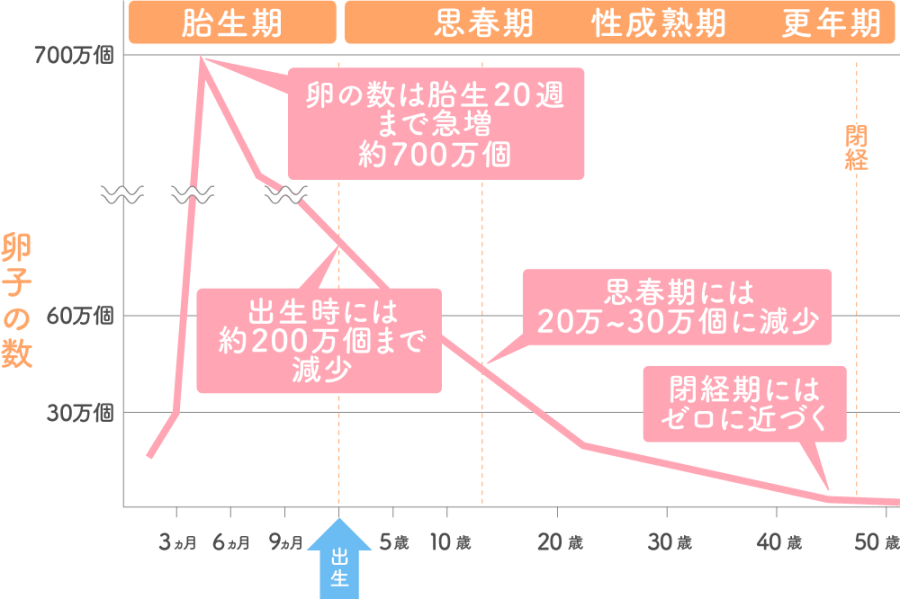
※出典 厚生労働省「知っていますか?男性のからだのこと、女性のからだのこと」
女性が保有する卵子の数は母親の胎内にいるときがピークで、生まれた後に新たに作られることはありません。20代で10万個、30代で2万~3万個、40代では1万~1,000個程度になり、閉経時に卵子の数はゼロに近づきます。この数字の変化だけを見ても、卵子の数の減少が40歳からの不妊に大きく影響していることが見えてきます。
40歳の妊娠率を高める生殖補助医療(ART)
年齢による妊孕力を踏まえると、40歳からの不妊治療では、自然妊娠に近い形のタイミング指導(タイミング法)と人工授精(AIH)では、妊娠率が上昇しないかもしれません。40歳からの不妊治療では、早期に生殖補助医療(ART)に取り組むことが妊娠率を上昇させることにつながります。通常、不妊治療の初期ステップではタイミング指導を6周期ほど、人工授精を3~4周期ほど試み、1年弱を費やします。40歳を迎えている場合は、少しでも早く生殖補助医療に進むことを検討しましょう。
生殖補助医療の治療の流れ
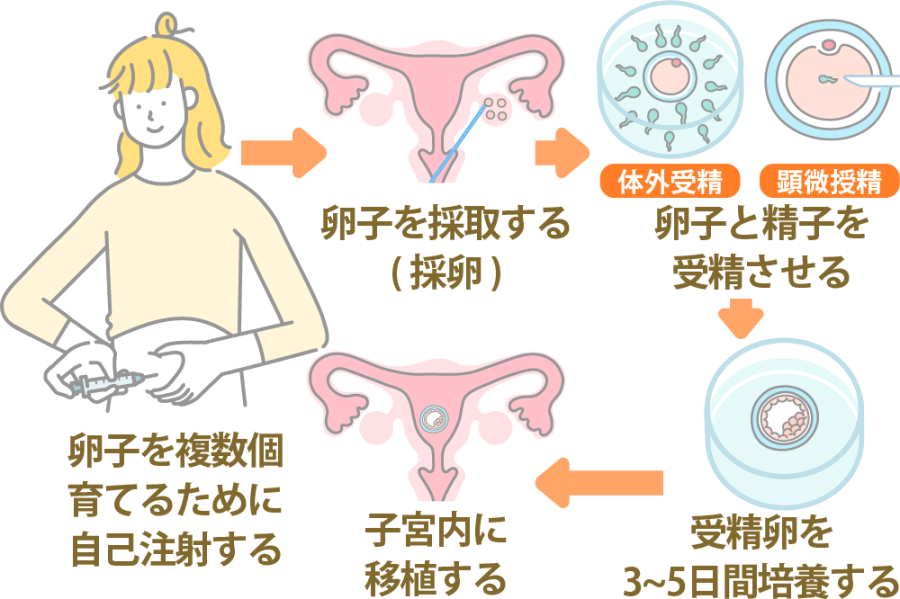
生殖補助医療には体外受精(IVF)と顕微授精(ICSI)がありますが、受精の方法が異なるだけで、患者さまが受ける治療の流れは同じです。ここでは、具体的な治療の流れを紹介します。
1.事前検査
不妊治療を始める前に、女性は超音波検査、感染症検査、甲状腺機能検査のほか、卵巣から分泌されるホルモンの値を調べて卵子の数を推測するAMH(抗ミュラー管ホルモン)検査などを行います。質の良い卵子を一定数確保するため、必要に応じて排卵誘発剤を使う卵巣刺激法を行うこともあります。
男性が行うのは、精液検査や感染症検査などです。
2.採卵・採精
採卵は、月経開始日から12~18日目に行います。経腟超音波(エコー)で排卵前の卵胞を確認しながら、採卵針を刺して卵胞液ごと吸引するのが一般的な採卵方法です。
同日に男性の採精も行いますが、採精はクリニックで行う場合と、ご主人(パートナー)が来院できない場合には自宅で採取したものを女性が持ち込む場合があります。
3.受精
胚培養士が、預かった卵子と精子を受精させます。受精方法には2通りあり、1つはディッシュに入れた卵子に精子をふりかけて、精子自身の力で受精させる体外受精です。もう1つは、細いガラス針で卵子に精子を注入する顕微授精です。
4.胚培養
無事に受精したら、培養器で受精卵を培養します。受精卵は細胞分裂を繰り返し、胚と呼ばれるようになります。初期の胚は分割期胚という状態です。
受精卵(胚)はさらに桑実胚を経て、胚盤胞に成長していきます。胚盤胞になるまでは最長6日間培養され、胚盤胞まで発育した受精卵(胚)は凍結保存します。
5.胚移植
受精卵(胚)が着床しやすい桑実胚や胚盤胞まで育ったら、子宮内に移植します。受精卵(胚)が子宮内膜に着床すると妊娠の成立です。
胚移植の方法は2通りあります。1つは「新鮮胚移植」で、受精卵(胚)を凍結せず、採卵した周期にそのまま移植する方法です。もう1つは「凍結融解胚移植」で、凍結した受精卵(胚)を液体窒素タンクで保管し、子宮内膜の環境が整った月経周期を待って移植します。
胚移植について詳しくは、こちらのページをご覧ください。胚移植とは?
6.妊娠の確認
胚移植から11~12日後に血液検査と超音波検査によって妊娠判定を行います。
妊娠判定は、着床に成功すると分泌されるhCG(ヒト絨毛性ゴナドトロピン)というホルモンの数値で行われます。
40歳の不妊治療にも保険は適用される
2022年4月から、不妊治療にも健康保険が適用されるようになりました。これまで保険適用外だった生殖補助医療(ART)でも、採卵から胚移植までの基本的な治療には保険が適用されます。
ただし、保険の適用を受けることができる年齢と治療回数には、制限があります。不妊治療における保険適用範囲の制限は、下記のとおりです。
不妊治療における保険適用範囲の制限
| 年齢制限 | 回数制限 | |
| 治療開始時において 女性の年齢が 43歳未満であること | 初めての治療開始時点の 女性の年齢 | 回数の上限 |
| 40歳未満 | 通算6回まで(1子ごとに) | |
| 40歳以上43歳未満 | 通算3回まで(1子ごとに) | |
不妊治療で保険適用の対象となるには、治療開始時に女性が43歳未満であることが条件です。また、胚移植回数にも制限があり、40歳以上の場合は1子ごとに通算3回までが保険適用の対象となっています。年齢や回数に制限があると、不妊治療の経過によっては制限を超えて自費診療まで行うのかという難しい判断に迫られることがあるかもしれません。
不妊治療専門のクリニックでは、不妊治療の進め方だけでなく、保険の扱いについても適切にアドバイスをしてくれます。
保険適用の範囲について詳しくは「不妊治療とは?種類や治療の流れと保険適用の範囲を解説」のコラムをご覧ください。
40歳の不妊治療でよくある質問
Q. 40歳で妊娠しにくい原因は何ですか?
A. 個人差はありますが、一般的には年齢とともに卵巣機能(AMH, FSH)や卵子の質が低下するためです。
Q. 体外受精は40歳でも効果がありますか?
A. はい、40歳でも効果はあります。しかし成功率は加齢によって低下してしまうため、早めの治療をご検討ください。
Q. 生活習慣で改善できることはありますか?
A. 適度な運動、バランスのとれた食生活、質の良い睡眠など健康的な生活を送ることで、状態を整えることができます。
40歳の不妊治療は、にしたんARTクリニックまでご相談ください
日本は不妊治療患者に占める40歳以上の割合が世界一多く、その理由のひとつは不妊治療を始める年齢が遅いためと考えられています。時代や環境が変わっても、女性に備わっている妊孕力は大きく変化しておらず、生殖補助医療(ART)においても、年齢とともに妊娠成功率は低下します。
加齢に伴う不妊の原因として挙げられるのが、卵子の数の減少です。そのため、少しでも早く生殖補助医療に取り組むことが、40歳からの不妊治療による妊娠成功率を上昇させることにつながります。
不妊の原因や不妊治療の効果的な方法は、年齢、個人の体の状態によってさまざまです。40歳からの妊娠、不妊治療に不安がある人は、まずは不妊治療専門のクリニックにご相談ください。
にしたんARTクリニックでは、妊娠を望む女性の気持ちと体に寄り添い、一人ひとりに合わせた適切な不妊治療をご提案します。
にしたんARTクリニックでの
治療をお考えの方へ

患者さまに寄り添った治療を行い、より良い結果が得られるよう、まずは無料カウンセリングにてお話をお聞かせください。下記の「初回予約」ボタンからご予約いただけます。


